The brochure is available in five languages: English, Spanish, Korean, Albanian and Portuguese, it was prepared and translated by LaGuardia students.
The summaries were extracted from the research term papers of the SCB-201 Honors class Fall 2020, with special contributions from Viona Agushi, Kayoung Lee, Mateo Ortiz, Alex Segundo and Edwin Galdamez. CRSP Scholars Felipe Perez and Gisela Ismaili and NIH-Bridges scholar Kerly Lozano edited and contributed images. Translations were as follows: Albanian by Viona Agushi and Gisela Ismaili; Korean by Kayoung Lee, Portuguese by Laura Pesoa and Spanish by Kerly Lozano and Felipe Perez. The project was a part of Dr. Fuentes initiative for the “Language Across the Curriculum” CTL Seminar.
The work was done under the supervision of Dr. A. Lucia Fuentes.
This brochure is a follow up for Brochure #1 with information on the SARS-II CoV.
COVID-19 | Information Brochure #2 | ALL ABOUT COVID-19 VACCINES
This brochure is a follow up for Brochure #1 with information on the SARS-II CoV: http://www.adastraletter.com/2020/2/brochure
Our body’s defense against disease-causing agents (pathogens) such as viruses, bacteria and fungi, is called the immune system response. The immune system is composed of many cells that are termed as macrophages, B-lymphocytes and T-lymphocytes. These cells that stream in our blood vary in size, shape and have the crucial role in protecting the organism by fighting off infections. When the body is introduced to a new pathogen, it may take several days to fight off the infection. Once the immune system has succeeded in destroying the pathogen, some T-lymphocytes are stored for future encounters with the same pathogen. If the body is invaded by a former pathogen, T-lymphocytes are capable of recognizing them and stimulating B-lymphocytes to rapidly produce antibodies. Antibodies (also known as immunoglobulins) are proteins of the immune system that identify and counteract with the specific molecule of the pathogen called antigen. The secondary immune response to the same pathogen is more effective compared to the primary encounter with the pathogen. This serves as the principal for how vaccines work; vaccines contain the weakened version of the pathogen and when they are injected to people, no serious disease is caused. From vaccination, the body produces T-lymphocytes and B-lymphocytes after a few weeks, this ensures a stronger defense against the particular pathogen in the future.
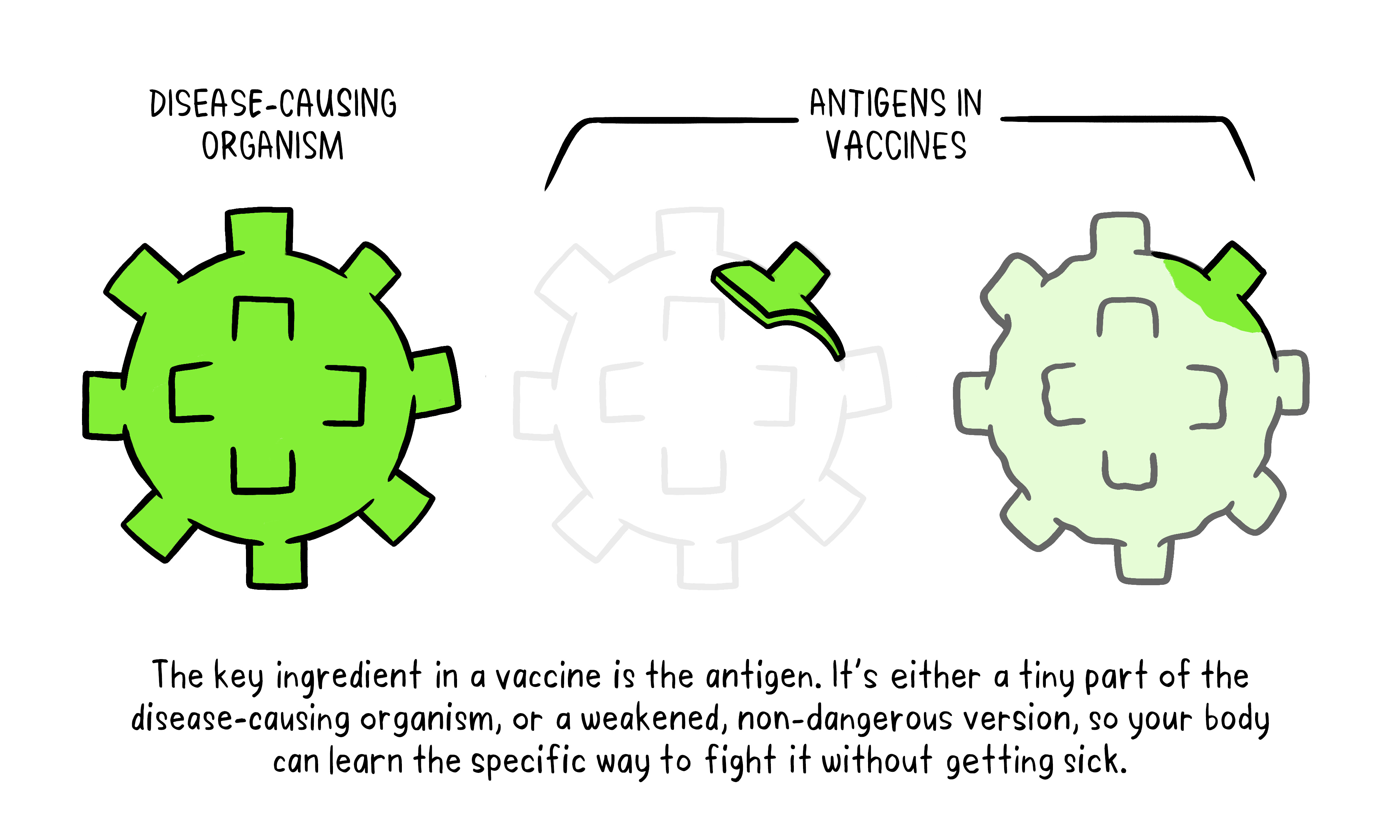
https://www.who.int/news-room/feature-stories/detail/how-are-vaccines-developed/
Although vaccines are a contentious topic for many people, their results in preventing millions of deaths globally are undeniable. A prime example is the DPT vaccine, which protects us against diphtheria, pertussis, and tetanus. Another historic example of vaccination is the smallpox vaccine, which eradicated the deadly disease of smallpox in 1980.The Global Action Plan created in 2011 by the World Health Organization, has distributed vaccine doses and vaccinated 86% of kids worldwide. The success of vaccination continued with the eradication of polio from the United States since 1979 (CDC, 2019). Additionally, during 2018-2019, the Flu vaccine prevented an estimated 4.4 million influenza illnesses (CDC, 2020).
There are different types of vaccines, some rely on established technologies, while others,such as those produced by Pfizer and Moderna, the mRNA vaccines, are new technologies. These types of vaccines contain small amounts of genetic material (mRNA-messenger RiboNucleicAcid-) with the information to make the spike viral protein (for info see http://www.adastraletter.com/2020/2/brochure.) The mRNA is injected into our arm and directs some of our own cells to produce the spike protein. Once that piece of protein has been synthesized, some of our cells bring them up to their surface so our immune system can recognize them as an intruder, and create antibodies. When the spike protein is recognized by our immune cells as foreign, special cells produce “antibodies” which specifically recognize and neutralize the spike protein; the immune system will keep the memory for these antibodies so that if the actual virus infects us, they will be able to quickly recognize it and destroy it. The mRNA vaccine does not cause Covid-19 because it only has one component of the virus and so it cannot produce more viruses. On the other hand, if a person has been vaccinated, and if they get exposed to the actual virus, then they will be able to neutralize the real virus.
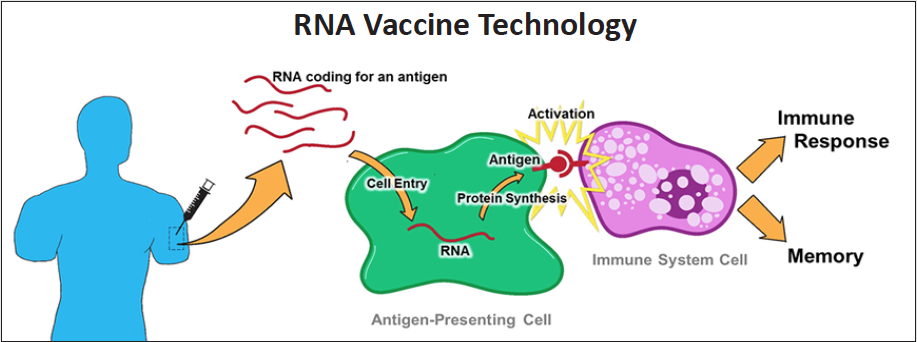
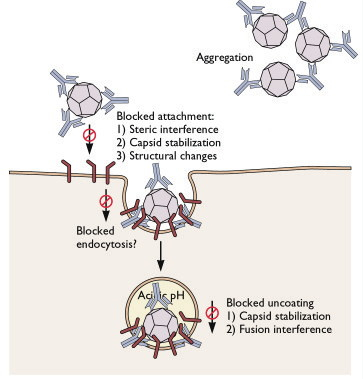
http://www.virology.ws/2009/07/24/virus-neutralization-by-antibodies/
The Centers for Disease Control and Prevention (CDC) have stated 3 crucial points that everyone should know before getting vaccinated. First of all, the safety of vaccines is thoroughly analyzed before approval through a three phase process (below*). Second, this established system helps scientists and vaccine manufacturers monitor vaccine safety before they are distributed. Lastly,vaccines possess certain additives that could cause side effects as some medications usually do, however severe acute effects are rare (CDC, 2020).
*In Phase 1, a small number of healthy participants receive the vaccine to ensure it is well calculated and causes the desired effect. Phase 2 includes similar characteristic participants but in bigger numbers; this helps to further evaluate vaccine safety and the immune response. Finally, in Phase 3, thousands of volunteers receive the vaccine alongside participants who receive the placebo. Neither the scientist nor the volunteers know which of the compounds they have been injected with, this avoids biases during the result analysis. Phase 3 is carried out through several different populations to ensure it works widely for the disease it was intended.

In the United States, vaccine approval comes under FDA authority through the Federal Food, Drug, and Cosmetic Act and is also governed by the Public Health Service Act, which regulates biological products. Vaccines undergo a rigorous review of laboratory, clinical, and manufacturing data to ensure the safety and effectiveness of these products (FDA, 2020). Worldwide, once a vaccine has been developed, national regulators decide whether to introduce a vaccine in their countries. The WHO, World Health Organization, provides information to support this process, through comprehensive evaluation of the available evidence, and its regularly updated position papers on vaccines (WHO, 2020, https://www.who.int/news-room/q-a-detail/vaccines-and-immunization-vaccine-safety).
Hundreds of thousands of people have died from COVID-19 complications in the United States, more than 2 million worldwide. If you have not been directly affected by COVID-19, ask anyone who has lost loved ones in this pandemic and think about whether you could have done something to prevent their loss. You might not be able to change their past, but you now have the possibility of doing something. If a large proportion of the population is vaccinated, we can achieve herd immunity. Herd immunity (or community immunity) occurs when a high number of the population are immune to a disease (through vaccination), causing the spread of the virus to slow down. Therefore, individuals who are more at risk of a disease and may not be able to get vaccinated (such as the elderly, pregnant women, people with autoimmune diseases, etc.) have a lower chance of getting infected. Getting vaccinated also means strengthening your own immune system to fight the specific virus, so that if you are infected by the virus, your body will be able to neutralize it much faster and prevent you from getting sick. Remember, vaccines protect you, but more importantly, protect those vulnerable members of your family and communities, so please get vaccinated!

COVID-19 | Panfleto #2 | LAS VACUNAS CONTRA EL COVID-19
Este panfleto es el segundo panfleto informativo para darle seguimiento al panfleto #1: http://www.adastraletter.com/2020/2/brochure
El sistema inmune es el responsable de producir las defensas de nuestro cuerpo contra los agentes causantes de enfermedades (patógenos) tales como virus, bacterias y hongos. El sistema inmune se compone de muchas células entre las cuales podemos encontrar las llamadas macrófagos, linfocitos B y linfocitos T. Estas células que recorren nuestros vasos sanguíneos tienen diferentes formas y tamaños y tienen la función crucial de proteger nuestro organismo luchando contra las infecciones. Cuando el cuerpo se expone a un nuevo patógeno, puede tardar varios días para luchar contra la infección. Una vez que el sistema inmune ha logrado erradicar el patógeno, algunos de los linfocitos T se mantienen como células con memoria, pudiendo así atacar, si es que más adelante ocurriera otra infección con el mismo patógeno, inmediatamente, sin tener que esperar. Es decir, si el cuerpo es invadido por un patógeno que ha estado en nuestro cuerpo anteriormente, los linfocitos T son capaces de reconocer este patógeno inmediatamente y estimular a los linfocitos B a producir anticuerpos. Los anticuerpos (también conocidos como inmunoglobulinas) son proteínas del sistema inmune que identifican y neutralizan una molécula específica del agente patógeno a la cual se le llama antígeno. La respuesta inmune al mismo patógeno es más efectiva en el segundo encuentro que en el primero. Las vacunas se basan en este mecanismo natural; las vacunas contienen versiones debilitadas del patógeno que no causan daño al ser inyectadas pero que son reconocidas por el sistema inmune, promoviendo la producción de anticuerpos específicos. De esta manera, si acaso la persona vacunada se expone al verdadero patógeno, este no podrá causar daño porque los anticuerpos se producirán inmediatamente y neutralizarán al virus o bacteria, así la persona no se enfermará.
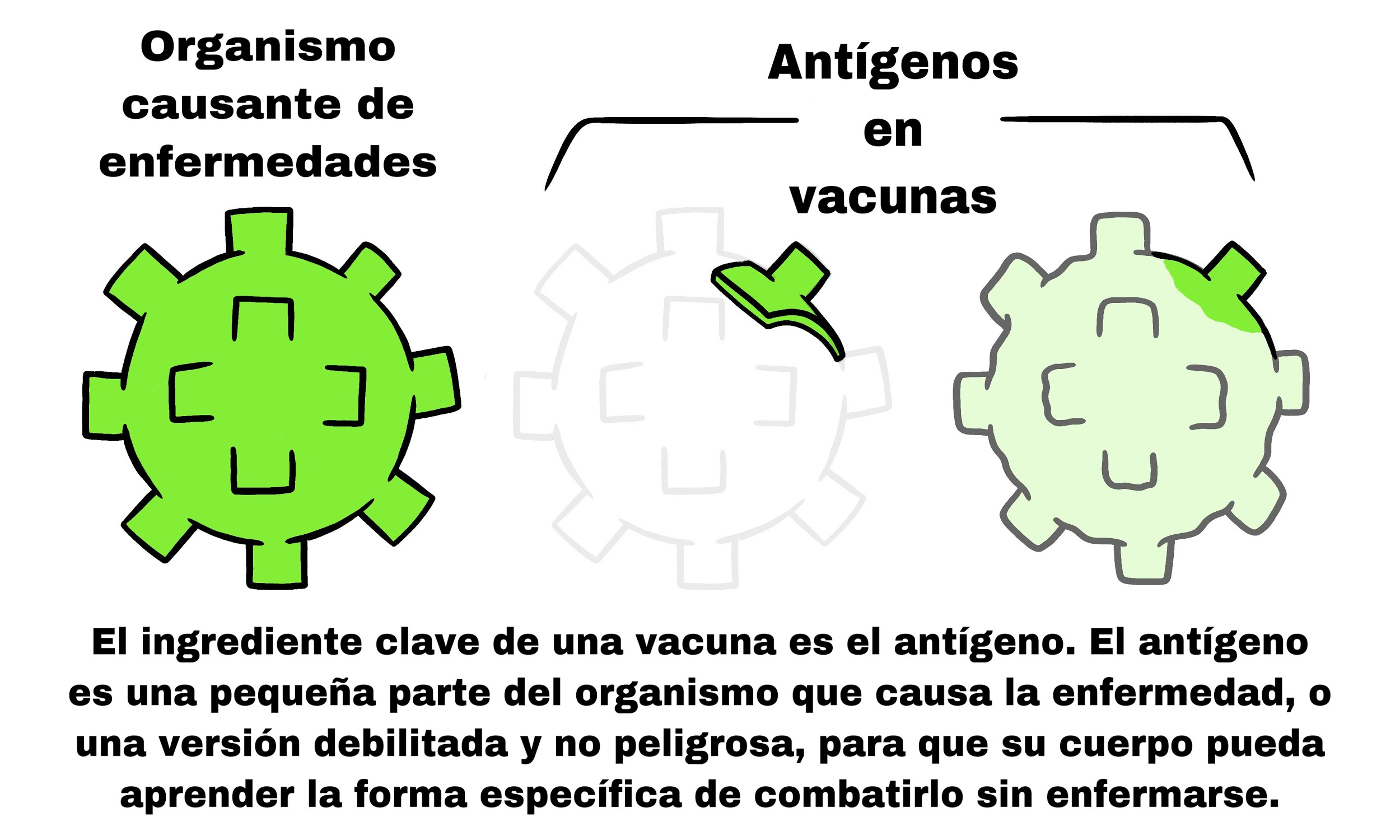
https://www.who.int/news-room/feature-stories/detail/how-are-vaccines-developed/
A pesar de que las vacunas son un tema reacio para mucha gente, los resultados que demuestran las vacunas al prevenir millones de muertes a nivel global son innegables. Un buen ejemplo es la vacuna DPT que nos protege contra la difteria, tos ferina, y tétano. Otro ejemplo histórico es la vacuna contra la viruela, la cual erradicó dicha enfermedad en 1980. El plan de acción global creado en el 2011 por la Organización Mundial de la Salud (OMS) ha distribuido dosis para vacunar al 86% de los niños alrededor del mundo. El éxito de las vacunas continuó con la erradicación de la poliomielitis en los Estados Unidos, declarada en 1979 (CDC, 2019). Adicionalmente, durante 2018-2019, la vacuna de la gripe previno un estimado de 4.4 millones de infecciones por influenza (DCD, 2020).
Hay diferentes tipos de vacunas, unas se basan en tecnologías establecidas mientras que otras como las producidas por Pfizer y Moderna, las vacunas de ARNm (Ácido Ribonucleico mensajero), utilizan nuevas tecnologías. Estos tipos de vacunas utilizan pequeñas cantidades de material genético (ARNm) con la información para producir la proteína S (Spike o espícula) del virus. (Para más información visite http://www.adastraletter.com/2020/2/brochure.) El ARNm se inyecta en nuestro brazo y dirige algunas de nuestras células a producir la proteína S. Una vez que la proteína se ha producido, algunas de nuestras células expresan esta proteína S en su propia superficie para que el sistema inmune las puedan reconocer como agentes invasores y crear anticuerpos. Cuando la proteína S es reconocida por células del sistema inmune como intrusos, otras células especializadas producen “anticuerpos” los cuales reconocen y neutralizan la proteína S. el sistema inmune memoriza estos anticuerpos y en el caso de que el verdadero virus nos infecte podemos reconocerlo y destruirlo. La vacuna de ARNm no causa Covid-19 porque solamente tiene uno de los componentes del virus así que no puede replicarse. Por otro lado, si una persona ha sido vacunada y se expone al virus, su sistema inmune será capaz de luchar y eliminar dicho patógeno.
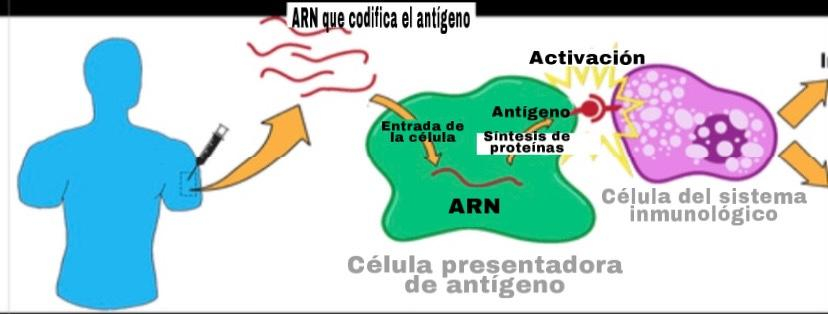
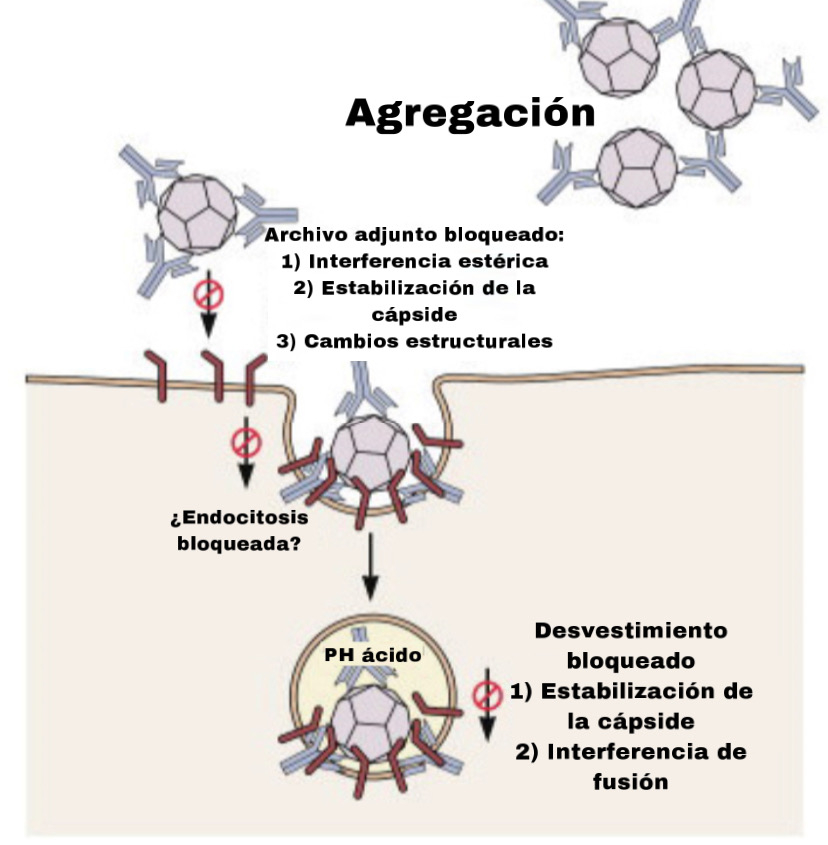
http://www.virology.ws/2009/07/24/virus-neutralization-by-antibodies/
El Centro para el Control y la Prevención de Enfermedades ha establecido 3 puntos cruciales que todos deberían saber antes de vacunarse. En primer lugar, antes de su aprobación, la seguridad de las vacunas se examina completamente mediante un proceso de tres fases (a continuación). En segundo lugar, este sistema ya establecido ayuda a los científicos y a los fabricantes de vacunas a monitorear la seguridad de las vacunas antes de su distribución. Por último, las vacunas poseen ciertos aditivos que podrían causar efectos secundarios al igual que se producen con algunos medicamentos, sin embargo, los efectos agudos graves son raros (CDC, 2020).
En la fase 1, una pequeña cantidad de participantes saludables reciben la vacuna para asegurar que la dosis está bien calculada para provocar el efecto deseado. La fase 2 incluye participantes con características similares, pero en mayor número; esto ayuda a evaluar más a fondo la seguridad de las vacunas y la respuesta inmune. Finalmente, en la fase 3, miles de voluntarios reciben la vacuna junto con los participantes que reciben el placebo. Ni el científico ni los voluntarios saben quiénes han recibido cuál de los compuestos para evitar parcialidad durante el análisis de resultados. Esta fase 3 se lleva a cabo en diferentes poblaciones para garantizar que la vacuna funciona ampliamente contra la enfermedad en cuestión.

En los Estados Unidos, la aprobación de las vacunas está bajo la autoridad de la FDA, a través de la Ley Federal de Alimentos, Medicamentos y Cosméticos y también está gobernada por la Ley de Salud Pública de servicios, que regula los productos biológicos. Las vacunas se someten a una revisión rigurosa de datos de laboratorio, clínicos y de fabricación para garantizar la seguridad y efectividad de estos productos (FDA, 2020). Alrededor del mundo, una vez que una vacuna ha sido desarrollada, los reguladores nacionales deciden si introducen la vacuna en sus países. La OMS, Organización Mundial de la Salud, proporciona información para facilitar este proceso, a través de una evaluación exhaustiva de la evidencia disponible, y la actualización de sus documentos de posición sobre vacunas, hecha regularmente (OMS, 2020, https://www.who.int/news-room/q-a-detail/vaccines-and-immunization-vaccine-safety).
Cientos de miles de personas han muerto por complicaciones del COVID-19 en los Estados Unidos, más de 2 millones en todo el mundo. Si usted no ha sido afectado directamente por el COVID-19, pregúntele a cualquier persona que haya perdido seres queridos en esta pandemia y piense si acaso, de haber podido, hubiera hecho algo para evitar esa pérdida. Quizás no pueda cambiar ese pasado, pero ahora tiene la posibilidad de hacer algo. Si se vacuna una gran proporción de la población, podemos lograr la inmunidad de grupo. La inmunidad de grupo (o inmunidad comunitaria) es cuando un alto número de la población es inmune a una enfermedad (a través de la vacunación), provocando una reducción en la propagación del virus. De esta semana manera, las personas con mayor riesgo de sufrir una enfermedad más aguda y que por motivos médicos no pueden vacunarse (como los ancianos, mujeres embarazadas, personas con enfermedades autoinmunes, etc.) tienen menos probabilidad de infectarse. Vacunarse también significa fortalecer nuestro propio sistema inmunológico para combatir el virus específico, de modo que si el virus llega a infectarnos, nuestro cuerpo podrá neutralizarlo mucho más rápido y así, evitaremos enfermarnos. Recuerde que las vacunas lo protegen a usted, pero lo más importante es que protegen a miembros vulnerables de su familia y sus comunidades, ¡así que vacúnese!

COVID-19 | Information Brochure #2 | ALL ABOUT COVID-19 VACCINES
This brochure is a follow up for Brochure #1 with information on the SARS-II CoV: http://www.adastraletter.com/2020/2/brochure
바이러스, 박테리아, 곰팡이 같은 질병을 일으키는 물질에 대한 신체의 방어를 면역체계 반응이라고 합니다. 면역 체계는 대식세포, B 림프구, T 림프구라고 불리는 많은 세포들로 구성되어 있습니다. 우리의 혈액 속에 흐르는 이 세포들은 크기와 모양이 다양하며 감염을 물리침으로써 유기체를 보호하는데 중요한 역할을 합니다. 체내에 세균이나 바이러스가 침입하게 되면, 감염과 싸우는 데 며칠이 걸릴 수 있습니다. 일단 면역체계가 병원체를 파괴하는 데 성공하고 나면, 일부 T 림프구는 신체가 동일한 바이러스에 다시 노출될 때를 대비하여 저장됩니다. 같은 병원체가 침입하면T림프구가 이를 인식하고 B림프구를 자극해 항체를 형성할 수 있습니다. 항체는 면역체계의 단백질로 항원이라고 불리는 병원체의 특정 분자를 식별하고 이에 대응합니다. 같은 병원균에 대한 2차 면역 반응이 병원균과의 1차 접촉보다 더 효과적입니다. 이것은 백신이 주요 목적입니다. 백신은 약화된 형태의 병원체를 포함하고 있고 사람들에게 접종될 때 심각한 질병을 야기하지 않습니다. 몇 주간의 예방접종 후, 신체는 T 림프구와 B 림프구를 생산하여 미래에 특정 병원균에 대한 더 강력한 방어를 보장합니다.
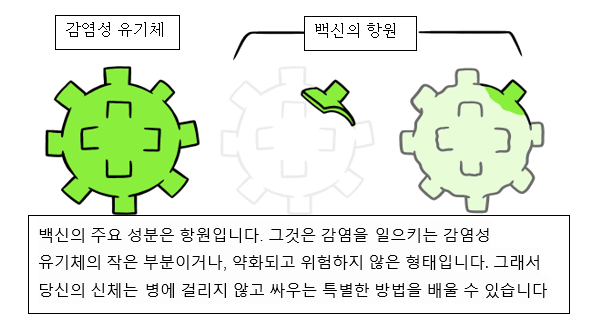
https://www.who.int/news-room/feature-stories/detail/how-are-vaccines-developed/
비록 백신이 많은 사람들에게 의심스러운 주제이지만, 전 세계적으로 수백만 명의 사망자를 예방한 백신의 결과는 부인할 수 없습니다. 대표적인 예가 디프테리아, 백반증, 파상풍으로부터 우리를 보호하는 DPT 백신입니다. 또 다른 역사적인 예방 접종의 예는 198년 천연두의 치명적인 질병을 퇴치한 천연두 백신입니다. 세계보건기구(WHO)가 2011년 만든 '글로벌 액션플랜'은 전 세계 어린이의 86% 에게 백신을 보급하고 예방접종을 하였습니다. 1979년부터 미국에서 소아마비가 퇴치되면서 백신 접종의 성공이 이어졌습니다 (CDC, 2019). 또한, 2018-2019년 동안 독감백신은 440만 명으로 추정되는 인플루엔자 질병을 예방했습니다 (CDC, 2020).
다양한 유형의 백신이 있으며, 일부는 기존 기술에 의존하는 반면, mRNA 백신은 화이자 및 모더나에서 생산 한 백신으로 새로운 기술의 백신입니다. 이러한 유형의 백신에는 스파이크 바이러스 단백질을 만드는 정보와 함께 소량의 유전 물질(mRNA)이 포함되어 있습니다 (정보는 http://www.adastraletter.com/2020/2/brochure 참조). 백신 접종 후 우리 몸 세포의 일부가 스파이크 단백질을 생산하도록 지시합니다. 일단 그 단백질 조각이 합성되면, 우리 몸의 세포 일부는 우리의 면역체계가 그들을 침입자로 인식하고 되어 항체를 만들 수 있습니다. 스파이크 단백질이 면역 세포에 의해 유기물로 인식되면 특수 세포는 스파이크 단백질을 감염적 유기물로 인식하고 중화하는 "항체" 를 생성합니다. 면역 체계는 이러한 항체에 대한 기억을 유지하여 실제 바이러스가 우리를 감염시킬 경우 빠르게 인식하고 파괴 할 수 있습니다. mRNA 백신은 바이러스의 한 성분만을 가지고 있어 바이러스를 생산할 수 없기 때문에 COVID-19를 유발하지 않습니다. 반면에 예방 접종을 한 후에 실제바이러스에 노출되면 실제 바이러스를 중화시킬 수 있습니다.
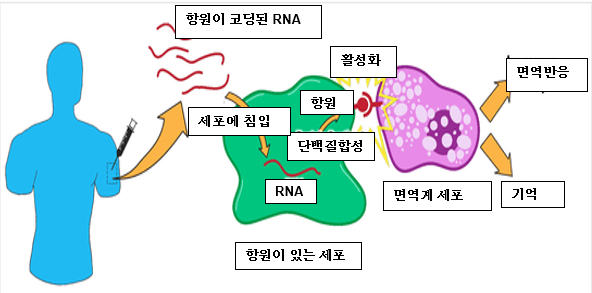
질병관리본부는 예방접종을 받기 전에 모두가 알아야 할 세 가지 중요한 점을 언급했습니다. 우선 승인 전 3단계 임상 시험 과정을 거쳐 백신 안전성 분석을 철저히 한다. 둘째, 과학자와 백신 제조사가 백신 유통 전에 백신 안전성을 감시할 수 있도록 지원하는 확립된 시스템이다. 마지막으로, 백신 사용 승인 또는 긴급 승인 후 많은 백신 안전모니터링 시스템이 부작용을 감시합니다. 백신은 어떤 약물이 보통 그렇듯이 부작용을 일으킬 수 있는 특정한 첨가물을 가지고 있지만, 심각한 급성 효과는 드물다고 합니다 (CDC, 2020).
임상시험 1단계에서는 소수의 건강한 참여자들이 백신을 받아 백신이 잘 계산되고 원하는 효과를 발생시키도록 합니다. 2단계는 유사한 특성 참여자를 포함하지만 더 많은 수의 참여자를 포함합니다. 이것은 백신 안전과 면역 반응을 더욱 평가하는 데 도움이 됩니다. 마지막으로, 3단계에서는 수천 명의 자원봉사자들이 위약을 받은 참가자들과 함께 백신을 접종합니다. 과학자도 자원봉사자도 결과 분석 중 편견을 피하기 위해 어떤 화합물을 주입했는지 알지 못합니다. 이 3단계는 여러 다른 모집단을 통해 수행되어 의도한 질병에 광범위하게 효과가 있음을 보장합니다.

미국에서는 연방식품 의약화장품 법 (FDA)을 통해 백신 승인이 이뤄지며, 생물학적 제품을 규제하는 공중보건서비스 법 (Public Health Service Act) 도 관할합니다. 백신은 이러한 제품의 안전과 효과를 보장하기 위해 실험실, 임상 및 제조 데이터의 엄격한 검토를 거칩니다 (FDA, 2020). 세계적으로, 일단 백신이 개발되면, 국가 규제 당국은 그들의 나라에 백신을 도입할지를 결정합니다. 세계보건기구 (WHO, https://www.who.int/news-room/q-a-detail/vaccines-and-immunization-vaccine-safety)는 이용 가능한 근거에 대한 종합적인 평가와 백신에 대한 정기적인 갱신된 위치 논문을 통해 이 과정을 지원하기 위한 정보를 제공합니다.
미국에서는 수십만 명이 COVID-19 합병증으로 사망했으며, 전 세계적으로 2 백만 명이 넘습니다. COVID-19의 직접적인 영향을 받지 않았다면 이 세계적인 감염 유행병으로 사랑하는 사람을 잃은 사람에게 물어보고 그들의 손실을 막기 위해 무언가를 할 수 있었는지 생각해보십시오. 여러분은 그들의 과거를 바꿀 수는 없지만 이제는 무언가를 할 수 있는 가능성이 있습니다. 만약 많은 인구가 예방 접종을 받으면 집단 면역을 달성할 수 있습니다. 집단 면역 (또는 지역 사회 면역)은 많은 인구가 백신 접종을 통해 질병에 면역이 되어 바이러스 확산을 늦출 때 발생합니다. 따라서 질병에 걸릴 위험이 더 높고 예방 접종을 받을 수 없는 사람 (예 : 노인, 임산부, 자가 면역 질환이 있는 사람 등)은 감염 될 가능성이 낮습니다. 백신을 맞는다는 것은 특정 바이러스와 싸우기 위해 자신의 면역 체계를 강화하는 것을 의미하므로 바이러스에 감염되면 신체가 바이러스를 훨씬 더 빨리 중화시켜 병에 걸리지 않도록 할 수 있습니다. 백신은 여러분을 보호하지만 더 중요한 것은 가족과 지역 사회의 취약한 사람들을 보호하는 것이므로 백신을 맞으십시오!

COVID-19 | Broshure Informuese #2 | Gjithcka per vaksinat mbi COVID-19
Kjo broshure eshte vazhdimi i Broshures #1 e cila permban informacion te dobishem mbi SARS-II CoV: http://www.adastraletter.com/2020/2/brochure
Mbrojtja e trupit tonë kundër agjentëve shkaktarë të sëmundjeve (patogjenëve) siç janë viruset, bakteret dhe kërpudhat, quhet përgjigja e sistemit imunitar. Sistemi imunitar është i përbërë nga shumë qeliza që cilësohen si makrofage, limfocite B dhe limfocite T. Këto qeliza që rrjedhin në gjakun tonë ndryshojnë në madhësi, formë dhe kanë rolin thelbësor në mbrojtjen e organizmit duke luftuar infeksionet. Kur trupi njihet me një patogjen të ri, mund të duhen disa ditë për të luftuar infeksionin.Pasi sistemi imunitar të ketë arritur të shkatërrojë patogjenin, disa limfocite T ruhen për takime në të ardhmen me të njëjtin patogjen. Nëse trupi pushtohet nga një patogjen i mëparshëm, limfocitet T janë të afta t’i njohin ato dhe të stimulojnë limfocitet B për të prodhuar antitrupa. Antitrupat (gjithashtu të njohur si imunoglobulinat) janë proteina të sistemit imunitar që identifikojnë dhe kundërveprojnë me molekulën specifike të patogjenit të quajtur antigjen.Përgjigja imune dytësore ndaj të njëjtit patogjen është më efektive në krahasim me takimin parësor me patogjenin. Ky shërben si qëllimi kryesor për mënyrën e funksionimit të vaksinave; vaksinat përmbajnë versionin e dobësuar të patogjenit dhe kur ato injektohen te njerëzit nuk shkaktohet ndonjë sëmundje serioze. Nga vaksinimi trupi prodhon limfocite T dhe limfocite B pas disa javësh, kjo siguron një mbrojtje më të fortë kundër patogjenit të veçantë në të ardhmen.
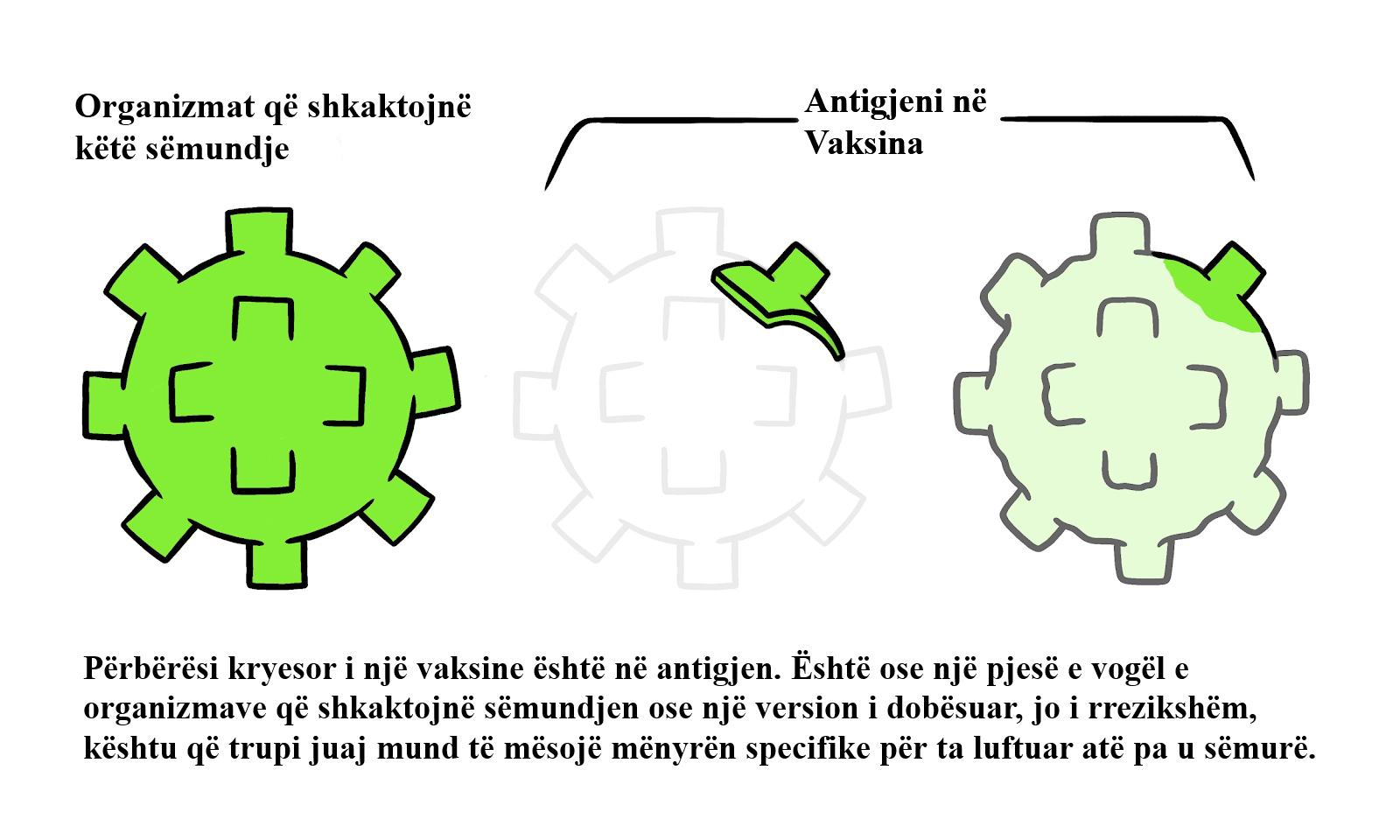
https://www.who.int/news-room/feature-stories/detail/how-are-vaccines-developed/
Megjithëse vaksinat janë një temë e dyshimtë për shumë njerëz, rezultatet e tyre në parandalimin e miliona vdekjeve në mbarë botën janë të pamohueshme. Një shembull kryesor është vaksina DPT, e cila na mbron nga difteria, pertusis dhe tetanozi. Një shembull tjetër historik i vaksinimit është vaksina e lisë, e cila çrrënjosi sëmundjen vdekjeprurëse të lisë në 1980. Plani Global i Veprimit i krijuar në 2011 nga Organizata Botërore e Shëndetësisë, ka shpërndarë doza vaksinash dhe vaksinon 86% të fëmijëve në të gjithë botën. Suksesi i vaksinimit vazhdoi me zhdukjen e poliomelitit nga Shtetet e Bashkuara që nga viti 1979. (CDC, 2019). Për më tepër, gjatë 2018-2019, vaksina e Gripit parandaloi rreth 4.4 milion sëmundje të gripit (CDC, 2020).
Ekzistojnë lloje të ndryshme të vaksinave, disa mbështeten në teknologji të vendosura, ndërsa të tjerët, të tilla si ato të prodhuara nga Pfizer dhe Moderna, vaksinat e mRNA, janë teknologji të reja. Këto lloje të vaksinave përmbajnë sasi të vogla të materialit gjenetik (mARN) me informacionin për të bërë spike proteina virale (për informacion shih http://www.adastraletter.com/2020/2/brochure.) mRNA injektohet në krah dhe drejton disa nga qelizat tona për të prodhuar proteina spike. Pasi të jetë sintetizuar ajo pjesë e proteinave, disa nga qelizat tona i sjellin ato në sipërfaqen e tyre në mënyrë që sistemi ynë imunitar t'i njohë ato si një ndërhyrës dhe të krijojë antitrupa.Kur proteina e pikës njihet nga qelizat tona imune si të huaja, qelizat speciale prodhojnë “antitrupa” të cilët në mënyrë specifike njohin dhe neutralizojnë proteinën e pikës; sistemi imunitar do të mbajë kujtesën për këto antitrupa në mënyrë që nëse virusi aktual na infekton, ata do të jenë në gjendje ta njohin shpejt atë dhe ta shkatërrojnë atë. Vaksina mRNA nuk shkakton Covid-19 sepse ka vetëm një përbërës të virusit dhe kështu nuk mund të prodhojë më shumë viruse. Nga ana tjetër, nëse një person është vaksinuar dhe nëse ekspozohet ndaj virusit aktual, atëherë ata do të jenë në gjendje të neutralizojnë virusin e vërtetë.


http://www.virology.ws/2009/07/24/virus-neutralization-by-antibodies/
Qendrat për Kontrollin dhe Parandalimin e Sëmundjeve kanë deklaruar 3 pika thelbësore që të gjithë duhet të dinë para se të vaksinohen. Para së gjithash, siguria e vaksinave analizohet plotësisht para miratimit përmes një procesi te perbere nga tre faza (më poshtë). Së dyti, ky sistem i krijuar ndihmon shkencëtarët dhe prodhuesit e vaksinave të monitorojnë sigurinë e vaksinave para se ato të shpërndahen. Së fundmi, vaksinat kane aditivë të caktuar që mund të shkaktojnë efekte anësore siç bëjnë zakonisht disa ilaçe, megjithatë efektet akute të rënda janë të rralla (CDC, 2020).
Në Fazën 1, një numër i vogël i pjesëmarrësve të shëndetshëm marrin vaksinën për t'u siguruar që është llogaritur mirë dhe shkakton efektin e dëshiruar. Faza 2 përfshin pjesëmarrës të ngjashëm karakteristikë, por në numër më të madh; kjo ndihmon për të vlerësuar më tej sigurinë e vaksinës dhe përgjigjen imune. Më në fund, në Fazën 3, mijëra vullnetarë marrin vaksinën së bashku me pjesëmarrësit që marrin placebo (trajtim jo i mirefillte). As shkencëtari dhe as vullnetarët nuk e dinë se cilat prej përbërjeve u janë injektuar për të shmangur paragjykimet gjatë analizës së rezultatit. Kjo fazë 3 kryhet përmes disa popullatave të ndryshme për të siguruar që funksionon gjerësisht për sëmundjen që ishte menduar.

Në Shtetet e Bashkuara, miratimi i vaksinës vjen nën autoritetin e FDA përmes Aktit Federal të Ushqimit, Barnave dhe Kozmetikës dhe qeveriset gjithashtu nga Akti i Shërbimit të Shëndetit Publik, i cili rregullon produktet biologjike. Vaksinat i nënshtrohen një rishikimi rigoroz të të dhënave laboratorike, klinike dhe prodhuese për të siguruar sigurinë dhe efektivitetin e këtyre produkteve (FDA, 2020). Në të gjithë botën, pasi të jetë zhvilluar një vaksinë, rregullatorët kombëtar vendosin nëse do të futin një vaksinë në vendet e tyre. OBSH, Organizata Botërore e Shëndetësisë, ofron informacion për të mbështetur këtë proces, përmes vlerësimit gjithëpërfshirës të provave të disponueshme, dhe dokumenteve të saj të azhurnuara rregullisht të pozicionit për vaksinat .(OBSH, 2020, https://www.who.int/news-room/q-a-detail/vaccines-and-immunization-vaccine-safety).
Qindra mijëra njerëz kanë vdekur nga ndërlikimet e COVID-19 në Shtetet e Bashkuara, më shumë se 2 milion në të gjithë botën. Nëse nuk jeni prekur drejtpërdrejt nga COVID-19, pyesni këdo që ka humbur të dashurit e tyre në këtë pandemi dhe mendoni nëse mund të kishit bërë diçka për të parandaluar humbjen e tyre. Ju mund të mos jeni në gjendje të ndryshoni të kaluarën e tyre, por tani keni mundësinë të bëni diçka. Nëse një pjesë e madhe e popullsisë vaksinohet, ne mund të arrijmë imunitetin e tufës. Imuniteti i tufës (ose imuniteti i komunitetit) ndodh kur një numër i lartë i popullatës është imun ndaj një sëmundjeje (përmes vaksinimit), duke shkaktuar përhapjen e virusit të ngadalësohet. Prandaj, individët që janë më të rrezikuar nga një sëmundje dhe mund të mos jenë në gjendje të vaksinohen (të tille si të moshuarit, gratë shtatzëna, njerëzit me sëmundje autoimune, etj.) Kanë më pak mundësi të infektohen. Vaksinimi nënkupton gjithashtu forcimin e sistemit tuaj imunitar për të luftuar virusin specifik, kështu që nëse jeni të infektuar nga virusi, trupi juaj do të jetë në gjendje ta neutralizojë atë shumë më shpejt dhe t'ju parandalojë të sëmureni. Mos harroni, vaksinat ju mbrojnë, por më e rëndësishmja, mbroni ata anëtarë të pambrojtur të familjes dhe komuniteteve tuaja, prandaj ju lutemi vaksinohuni!

COVID-19 | Brochura Informativa #2 | TUDO SOBRE VACINAS
Esta brochura é uma continuação da Brochura #1 com informação sobre o SARS-II CoV: http://www.adastraletter.com/2020/2/brochure
A defesa do nosso corpo contra agentes causadores de doenças (patógenos) como vírus, bactéria e fungos, é chamada de resposta imunológica. O sistema imune é composto de diversas células: macrófagos, linfócitos B, e linfócitos T. Estas células circulam em nosso sangue, variam em tamanho e formato e também têm um papel crucial na proteção do organismo na luta contra infecções. Quando o corpo é introduzido a um novo patógeno, a luta contra a infecção pode durar por volta de sete dias. Uma vez que o sistema imune consegue destruir o patógeno, alguns linfócitos T são guardados para a eventualidade de encontros futuros com o mesmo patógeno. Se o corpo for invadido por um patógeno encontrado previamente, linfócitos T são capazes de reconhecê-lo e então estimular linfócitos B a produzir anticorpos. Anticorpos (também conhecidos como imunoglobulinas) são proteínas do sistema imune que identificam e neutralizam o invasor com uma molécula específica do patógeno chamada de antígeno. Em comparação ao primeiro encontro com o patógeno, a resposta imune secundária ao mesmo invasor é mais eficaz. Este é o propósito principal do princípio funcional das vacinas; vacinas contém uma versão enfraquecida do patógeno que quando injetada em pessoas não resulta em uma doença séria. O corpo produz linfócitos T e linfócitos B algumas semanas após a vacinação, produzindo uma resposta imune mais forte ao patógeno no futuro.

https://www.who.int/news-room/feature-stories/detail/how-are-vaccines-developed/
Apesar de as vacinas serem um tópico de ceticismo para muitos, seu papel na prevenção de milhões de mortes ao redor do mundo é inegável. Um bom exemplo é a vacina DTaP ou Tdap, que protege contra difteria, coqueluche e tétano. Outro exemplo histórico é a vacina contra a varíola, que erradicou a doença mortífera em 1980. O Plano de Ação Global criado em 2011 pela Organização Mundial da Saúde, distribuiu doses da vacina e vacinou 86% das crianças no mundo. O sucesso da vacinação continuou com a erradicação da poliomielite nos Estados Unidos desde 1979. (CDC, 2019). Ademais, em 2018-2019, a vacina contra a gripe preveniu em estimativa 4.4 milhões de doenças pela influenza (CDC, 2020).
Existem diferentes tipos de vacinas. Algumas dependem de tecnologias estabelecidas, enquanto outras, como aquelas produzidas pela Pfizer e Moderna, as vacinas de mRNA, são novas tecnologias. Estes tipos de vacinas contêm pequenas quantidades de material genético (mRNA) com a informação necessária para produzir a proteína spike do vírus (para mais informação acesse: http://www.adastraletter.com/2020/2/brochure.) O mRNA é injetado em nosso braço, direcionando algumas de nossas próprias células a produzir uma nova proteína spike. Assim que os novos pedaços de proteína são sintetizados, algumas de nossas células as trazem para sua superfície para que o sistema imune possa reconhecê-las como um invasor e criar anticorpos. Quando uma proteína spike é reconhecida por nossas células imunes como estranha ao corpo, células especiais produzem “anticorpos” específicos para o reconhecimento e neutralização da proteína spike. O sistema imune então irá reter a memória desses anticorpos para que se o verdadeiro vírus nos infectar, eles serão capazes de rapidamente reconhecer e destruí-lo. A vacina de mRNA não causa Covid-19 porque ela somente contém um componente do vírus, não podendo produzir mais vírus. Se a pessoa que foi vacinada for exposta ao verdadeiro vírus, ela será capaz de neutralizá-lo.


http://www.virology.ws/2009/07/24/virus-neutralization-by-antibodies/
O Centro de Controle e Prevenção de Doenças dos EUA propôs 3 fatos cruciais que todos devem saber antes de ser vacinados. Primeiramente, a segurança de uma vacina é extensivamente analisada antes de sua aprovação através de um processo de três fases (abaixo). Em segundo lugar, o sistema estabelecido ajuda cientistas e produtores de vacinas a monitorar a segurança de uma vacina antes de sua distribuição. Por último, vacinas possuem certos aditivos que podem causar reações adversas, como usualmente ocorre com algumas medicações, no entanto reações agudas e severas são raras (CDC, 2020).
Na Fase 1, um pequeno número de participantes saudáveis recebem a vacina para determinar o quão apurados são os cálculos, e se o efeito desejado foi obtido. A Fase 2 inclui participantes de características similares mas em maior proporção; isso ajuda a avaliar mais a fundo o quão segura é a vacina e a resposta imune causada. Finalmente, durante a Fase 3, milhares de voluntários recebem a vacina junto a participantes que recebem o placebo. Nem o cientista ou os voluntários sabem qual dos compostos foi injetado para evitar inclinações durante a análise dos resultados. Essa fase 3 é executada usando múltiplas populações diferentes para garantir que a vacina funciona amplamente para a doença considerada.

Nos Estados Unidos, a aprovação de uma vacina é encompassada pela autoridade da FDA pelo Ato Federal de Comidas, Medicamentos e Cosméticos e é também governada pelo Ato dos Serviços da Saúde Pública, que regula produtos biológicos. As vacinas passam por uma avaliação rigorosa dos dados laboratoriais, clínicos, e de manufatura para garantir a segurança e eficácia dos produtos (FDA, 2020). Mundialmente, assim que uma vacina é desenvolvida, reguladores nacionais decidem se irão introduzir a vacina em seus países. A Organização Mundial da Saúde (OMS) fornece informação para assistir o processo através de avaliações comprensivas da evidencia disponivel, e atualiza seus artigos posicionais sobre vacinas com regularidade (WHO, 2020, https://www.who.int/news-room/q-a-detail/vaccines-and-immunization-vaccine-safety).
Centenas de milhares de pessoas morreram de complicações associadas ao COVID-19 nos Estados Unidos, mais de 2 milhões ao redor do mundo. Se você não foi diretamente afetado pelo COVID-19, pergunte a qualquer um que perdeu entes queridos para essa pandemia e pense sobre se você poderia ter feito algo para prevenir a tragédia. Você pode não ser capaz de mudar o passado, mas você agora pode ter a possibilidade de fazer algo. Se uma grande proporção da população for vacinada, nós podemos atingir a imunidade de grupo. Imunidade de grupo (ou imunidade coletiva) ocorre quando um alto número de uma população é imune à doença através da vacinação, causando uma diminuição da velocidade da disseminação do vírus. Portanto, indivíduos com maior risco para a doença que não puderam ser vacinados (como idosos, mulheres grávidas, pessoas com doenças autoimunes, etc.) têm menor chance de serem infectados. A vacinação também contribui para a capacidade do seu próprio sistema imune de lutar contra um vírus específico para que na eventualidade de você ser infectado pelo vírus, seu corpo será capaz de neutralizá-lo bem mais rapidamente e te prevenir de ficar doente. Lembre-se de que as vacinas te protegem, mas principalmente, elas protegem os membros mais vulneráveis de sua família e comunidade, então por favor tome a vacina!
